Ostéopathe du sport : performance, récupération et traitement des blessures
Les blessures sportives résultent souvent d'un déséquilibre biomécanique plutôt que du seul traumatisme. L'ostéopathe du sport identifie les restrictions de mobilité et les compensations qui prédisposent aux blessures ou limitent la performance. Le traitement associe techniques articulaires, myofasciales et conseils de réathlétisation. Consultation à Nogent-sur-Marne, à domicile et au bord du terrain en Val-de-Marne.
⚙️ Pourquoi les sportifs se blessent-ils ? Biomécanique et chaînes de compensation
La majorité des blessures sportives ne surviennent pas par hasard. Elles sont la conséquence d'un terrain biomécanique fragilisé : une restriction de mobilité quelque part dans la chaîne cinétique qui finit par surcharger une structure en aval. Comprendre cette logique change radicalement l'approche du traitement.
La chaîne cinétique : quand un maillon faible provoque une blessure à distance
Le corps fonctionne comme une chaîne cinétique : chaque articulation transmet et absorbe les forces générées par le mouvement. Un déficit de mobilité de la cheville (dorsiflexion limitée) modifie la mécanique du genou, qui compense en valgus dynamique, surchargeant le tendon rotulien ou la bandelette ilio-tibiale. Un manque de rotation interne de hanche oblige le rachis lombaire à compenser en rotation, favorisant les lombalgies et les pubalgies. L'ostéopathe du sport raisonne en chaîne : il ne traite pas uniquement la zone douloureuse, il identifie le maillon faible en amont qui a provoqué la surcharge en aval.
Surcharge, surcompensation et surentraînement : le triangle de la blessure
La blessure sportive survient quand la charge d'entraînement dépasse la capacité d'adaptation des tissus. Cette capacité dépend de la qualité de la récupération (sommeil, nutrition, gestion du stress) et de la progressivité de la charge. Une augmentation brutale du volume ou de l'intensité (plus de 10 % par semaine) est le premier facteur de risque de blessure de surcharge (tendinopathies, périostites, fractures de stress). Le système nerveux autonome joue un rôle clé : un sportif en état de surentraînement présente un excès de tonus sympathique, une récupération ralentie et un seuil de douleur abaissé.
Fascias, trigger points et restrictions de mobilité : le terrain de la blessure
Les fascias (enveloppes conjonctives des muscles, des tendons et des organes) transmettent les forces mécaniques le long des chaînes musculaires. Une restriction fasciale, une adhérence post-traumatique ou un trigger point (point gâchette myofascial) modifient la transmission des forces et créent des zones de surcharge mécanique. Le fascia thoraco-lombaire, la bandelette ilio-tibiale, l'aponévrose plantaire et le fascia cervical sont des structures fasciales clé chez le sportif. Leur évaluation et leur traitement font partie intégrante du bilan ostéopathique sportif.
🩹 Les blessures sportives les plus fréquentes vues en ostéopathie
Tendinopathies : Achille, rotulienne, coiffe des rotateurs
La tendinopathie n'est pas une "inflammation du tendon" mais un défaut d'adaptation du tendon à la charge. Le tendon d'Achille souffre quand la cheville manque de dorsiflexion ou que le mollet (triceps sural) est en surcharge. La tendinopathie rotulienne touche les sportifs de saut et de course, souvent en lien avec un déficit de mobilité de hanche ou un valgus dynamique du genou. Le conflit sous-acromial et les tendinopathies de la coiffe des rotateurs chez les nageurs et les crossfiteurs sont fréquemment entretenus par une restriction de mobilité thoracique et une dyskinésie scapulaire. L'ostéopathe traite les maillons faibles de la chaîne cinétique pour décharger le tendon, en complément du protocole de renforcement excentrique prescrit par le kinésithérapeute.
Entorses de cheville et instabilité chronique
L'entorse de cheville est la blessure sportive la plus fréquente. Après la phase aiguë (prise en charge médicale et kinésithérapique), l'ostéopathe intervient sur les restrictions de mobilité résiduelles de l'articulation talo-crurale (tibio-astragalienne), de la sous-talienne et du médio-pied. Une entorse mal rééduquée laisse des restrictions articulaires qui perturbent la proprioception et prédisposent à la récidive. Le bilan ostéopathique recherche aussi les compensations en amont : mobilité du genou, du bassin et du rachis lombaire, souvent modifiée par la boiterie post-entorse.
Pubalgie et douleurs du bassin chez le sportif
La pubalgie regroupe les douleurs de la région inguinale et pubienne, fréquentes dans les sports impliquant des changements de direction, des frappes et des accélérations (football, rugby, tennis). Son mécanisme associe un déséquilibre entre les adducteurs (trop sollicités) et les abdominaux (insuffisants), des restrictions de mobilité de la sacro-iliaque et de la hanche, et des tensions du fascia inguinal. L'ostéopathe traite les composantes articulaires (sacro-iliaques, hanches, symphyse pubienne) et myofasciales (psoas, adducteurs, obliques) pour rééquilibrer les forces autour du bassin.
Syndrome de l'essuie-glace, périostite et syndrome fémoro-patellaire chez le coureur
Ces trois pathologies représentent plus de 60 % des blessures du coureur. Le syndrome de l'essuie-glace (friction de la bandelette ilio-tibiale sur le condyle fémoral latéral) est presque toujours lié à un déficit de mobilité de hanche en rotation interne et à une faiblesse du moyen fessier. La périostite tibiale (douleur du bord interne du tibia) résulte d'une surcharge de traction des muscles de la loge postérieure sur le périoste, souvent favorisée par une hyperpronation du pied et un déficit de dorsiflexion. Le syndrome fémoro-patellaire (douleur antérieure du genou) est entretenu par un déséquilibre du vaste médial et du vaste latéral, un déficit de mobilité rotulienne et une dysfonction de la hanche ou du pied. L'ostéopathe identifie et corrige les causes biomécaniques en amont de chaque syndrome.
🩺 Comment l'ostéopathe du sport évalue votre corps : le bilan biomécanique
Anamnèse sportive : charge d'entraînement, geste technique, chaussage
L'interrogatoire du sportif est spécifique. L'ostéopathe recueille le type de sport, la fréquence et le volume d'entraînement, les modifications récentes de charge, de surface ou de matériel (changement de chaussures, de raquette, de selle), le geste technique incriminé, les antécédents de blessures (surtout les entorses et fractures anciennes) et la qualité de la récupération (sommeil, nutrition, stress). Cette analyse de la charge permet d'identifier les facteurs de surcharge qui ont conduit à la blessure.
Tests fonctionnels et analyse de la chaîne cinétique
Le bilan biomécanique utilise des tests fonctionnels qui reproduisent les contraintes du geste sportif. Le squat profond évalue la mobilité de cheville, de hanche et de thorax. Le single leg squat révèle les déséquilibres de force et de contrôle moteur (valgus dynamique, Trendelenburg). Le test de dorsiflexion en charge quantifie la mobilité de cheville (facteur prédictif majeur de blessure du membre inférieur). Les tests de rotation de hanche, de mobilité thoracique et d'extension d'épaule complètent l'évaluation. L'objectif est d'identifier les maillons faibles de la chaîne cinétique, pas uniquement la zone symptomatique.
Bilan palpatoire : articulaire, myofascial, neurodynamique
Le bilan palpatoire évalue la mobilité segmentaire des articulations clé (cheville, médio-pied, genou, hanche, sacro-iliaques, rachis dorso-lombaire, épaules), la qualité tissulaire des structures myofasciales (trigger points, adhérences, tension des fascias) et la neurodynamique des nerfs périphériques (nerf sciatique, nerf fibulaire, nerf médian) lorsqu'une composante neurologique est suspectée.
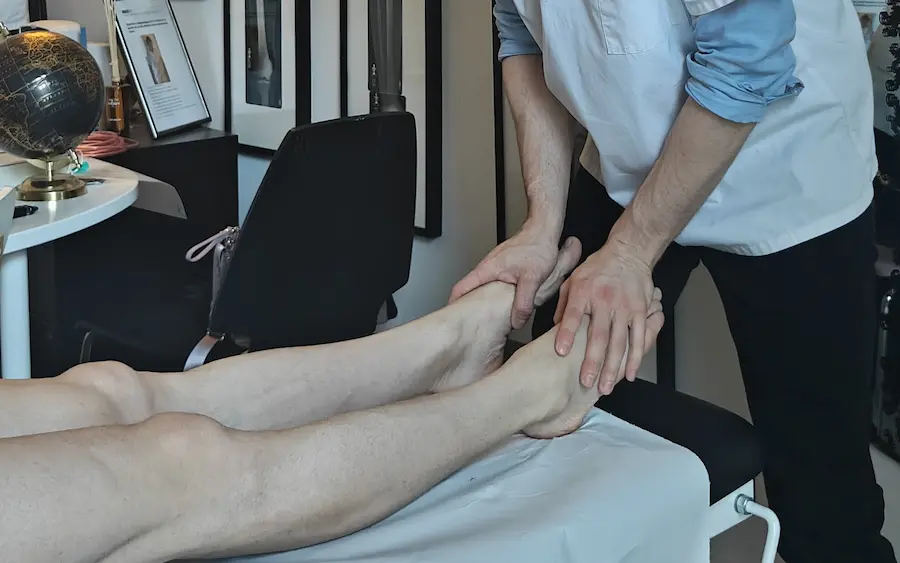 Évaluation de la mobilité coxo-fémorale : test indispensable pour prévenir les blessures pubiennes et optimiser la foulée du sportif.
Évaluation de la mobilité coxo-fémorale : test indispensable pour prévenir les blessures pubiennes et optimiser la foulée du sportif.
🤲 Le traitement ostéopathique du sportif : au-delà de la zone douloureuse
Techniques articulaires : restaurer la mobilité des maillons faibles
Le traitement cible en priorité les restrictions articulaires identifiées lors du bilan biomécanique, et non uniquement la zone douloureuse. Une tendinopathie d'Achille est traitée par la restauration de la dorsiflexion de cheville (mobilisation talo-crurale et sous-talienne), la mobilisation du médio-pied et le travail du rachis lombaire bas (innervation du triceps sural). Un conflit d'épaule est traité par la mobilisation thoracique (T3-T8), la restauration de la rotation externe de la gléno-humérale et le repositionnement scapulaire. Les techniques utilisées vont de la mobilisation articulaire douce à la manipulation haute vélocité (thrust), selon le contexte et la phase de blessure.
 Évaluation de la mobilité coxo-fémorale : test indispensable pour prévenir les blessures pubiennes et optimiser la foulée du sportif.
Évaluation de la mobilité coxo-fémorale : test indispensable pour prévenir les blessures pubiennes et optimiser la foulée du sportif.
Approche myofasciale et trigger points
Le travail myofascial cible les structures conjonctives en restriction : bandelette ilio-tibiale, fascia thoraco-lombaire, aponévrose plantaire, rétinaculums de cheville, fascia cervical chez les nageurs. Les trigger points (points gâchette) du piriforme, du psoas, du moyen fessier, des adducteurs et du quadratus lumborum sont systématiquement recherchés et traités, car ils modifient les schémas de recrutement musculaire et perturbent la biomécanique du geste sportif. Les techniques de relâchement positionnel, d'inhibition et de crochetage myofascial sont utilisées selon la zone et la sensibilité du sportif.
Travail viscéral et diaphragmatique chez le sportif
Le diaphragme est le muscle le plus sous-estimé en médecine du sport. Un diaphragme en restriction limite la ventilation à l'effort, comprime les viscères abdominaux (points de côté, reflux d'effort) et modifie la stabilisation lombaire (le diaphragme est un stabilisateur central du tronc, avec le transverse et le plancher pelvien). Le travail viscéral chez le sportif cible les tensions du diaphragme, du foie (fréquemment en restriction chez les coureurs avec points de côté droits) et du cadre colique (troubles digestifs d'effort). L'optimisation du tonus vagal par les techniques crâniennes et cervicales améliore la récupération post-effort en favorisant la bascule vers le mode parasympathique.
👨⚕️ L'œil du clinicien : ce que Martin observe sur le terrain et au cabinet
Les coureurs du Bois de Vincennes représentent une part importante de ma patientèle sportive. Le profil type est le runner de 30 à 50 ans qui augmente sa charge pour préparer un semi-marathon ou un marathon et développe un syndrome de l'essuie-glace ou une périostite. L'examen révèle quasi systématiquement un déficit de dorsiflexion de cheville (souvent lié à une ancienne entorse), une restriction de rotation interne de hanche et une faiblesse du moyen fessier. Trois séances espacées de deux semaines, combinées à un protocole de renforcement ciblé, permettent généralement un retour à l'entraînement.
Le deuxième profil récurrent est le pratiquant de CrossFit ou de musculation avec un conflit d'épaule. L'examen montre une cyphose thoracique raide (T3-T8), une dyskinésie scapulaire et une restriction de rotation externe gléno-humérale. Le piège classique : traiter l'épaule en local sans mobiliser le rachis thoracique. Tant que la cage thoracique reste raide, l'épaule compense et le conflit sous-acromial récidive.
Un cas que je rencontre de plus en plus : le footballeur amateur de 18 à 30 ans avec une pubalgie traînante, qui a vu deux ou trois praticiens sans résultat. L'examen révèle des sacro-iliaques verrouillées, un psoas hypertonique et des adducteurs en surcharge. La clé est de rétablir la mobilité du bassin dans les trois plans et de rééquilibrer le couple adducteurs/abdominaux, en coordination avec le préparateur physique pour le retour sur le terrain.
⏰ Quand consulter un ostéopathe du sport et quand consulter en urgence
Préventif, curatif, post-compétition : les 3 temps de la consultation
Le bilan préventif est le plus rentable : une séance en début de saison ou en amont d'un objectif (marathon, compétition) identifie les restrictions articulaires et les déséquilibres avant qu'ils ne deviennent symptomatiques. Le traitement curatif intervient dès l'apparition d'une gêne ou d'une douleur, idéalement dans les premiers jours, avant que les compensations ne s'installent. La séance post-compétition (dans les 48 à 72 heures) accélère la récupération en relâchant les tensions accumulées et en optimisant le tonus vagal.
Red flags sportifs : quand la blessure dépasse le cadre ostéopathique
Certaines blessures nécessitent une prise en charge médicale prioritaire. L'ostéopathe du sport est un thérapeute complémentaire et ne se substitue jamais au médecin du sport, au chirurgien orthopédique ou au service des urgences.
Une déformation visible, un gonflement rapide ou une impossibilité totale de poser le pied (suspicion de fracture ou de luxation).
Un craquement audible suivi d'une perte de force brutale (suspicion de rupture tendineuse ou ligamentaire).
Une douleur osseuse localisée qui augmente à l'effort et persiste au repos (suspicion de fracture de stress).
Un blocage articulaire complet du genou (suspicion de lésion méniscale ou de corps étranger).
Un malaise, une douleur thoracique ou un essoufflement anormal à l'effort.
💪 Exercices et protocoles de prévention pour le sportif
3 exercices de prévention fondamentaux
 Renforcement excentrique et mobilité : les piliers de la prévention sportive
Renforcement excentrique et mobilité : les piliers de la prévention sportive
Face à un mur, un pied en avant, fléchissez le genou pour toucher le mur avec la rotule sans décoller le talon. Reculez le pied progressivement jusqu'à trouver votre limite. Objectif : 10 cm entre les orteils et le mur. 3 séries de 10 répétitions par cheville, en échauffement. Ce test est aussi un exercice : une dorsiflexion insuffisante est le premier facteur de risque de blessure du membre inférieur chez le coureur.
Debout sur une marche, montez sur les deux pointes de pieds, puis descendez lentement sur un seul pied (le pied à traiter) en dépassant l'horizontale, talon sous le bord de la marche. 3 séries de 15 répétitions, 1 fois par jour. Le renforcement excentrique est le gold standard de la prévention et du traitement des tendinopathies. La descente doit être lente (3 secondes), la montée peut être aidée par les deux pieds.
Rouleau sous le quadriceps, la bandelette ilio-tibiale et les mollets, 1 à 2 minutes par zone, après l'entraînement. Roulez lentement jusqu'à trouver un point sensible, restez 20 secondes sur la zone en respirant, puis continuez. Ce travail améliore la qualité tissulaire fasciale et réduit les trigger points. Évitez de rouler directement sur une zone douloureuse aiguë ou un os.
Échauffement, récupération et planification de la charge
L'échauffement commence par une activation cardio-vasculaire progressive (5 à 10 minutes), suivie de mobilisations articulaires dynamiques (pas d'étirements statiques avant l'effort). La règle des 10 % limite l'augmentation de la charge hebdomadaire (volume ou intensité) pour prévenir les blessures de surcharge. La récupération est aussi importante que l'entraînement : 7 à 9 heures de sommeil, nutrition adaptée (protéines dans les 30 minutes post-effort), et au moins un jour de repos complet par semaine. Un sportif qui dort mal et récupère mal est un sportif qui se blesse.
Blessure sportive, tendinopathie, entorse, bilan biomécanique ?
Prenez rendez-vous avec Martin, ostéopathe D.O. à Nogent-sur-Marne, consultations au cabinet, à domicile et au bord du terrain en Val-de-Marne.
❓ Questions fréquentes sur l'ostéopathie du sport
Référence scientifique : Botelho MB, Andrade BB. Effect of cervical spine manipulative therapy on judo athletes' grip strength. J Manipulative Physiol Ther. 2012;35(1):38-44. Accéder à l'étude
Dernière mise à jour : mars 2026 · Contenu rédigé par Martin Ducuing, Ostéopathe D.O.

